文章信息
- 黄婷, 秦宇, 曲勃
- HUANG Ting, QIN Yu, QU Bo
- AS-OCT、Lenstar、UBM测量中央角膜厚度的结果比较
- Comparison of Anterior Segment Optical Coherence Tomography, Lenstar, and Ultrasound Biomicroscopy for Central Corneal Thickness Measurement
- 中国医科大学学报, 2018, 47(2): 123-127
- Journal of China Medical University, 2018, 47(2): 123-127
-
文章历史
- 收稿日期:2017-11-15
- 网络出版时间:2018-01-08 10:54
2. 重庆爱尔麦格眼科医院, 重庆 400060
2. Chongqing Aier-Mega Eye Hospital, Chongqing 400060, China
青光眼是视神经性疾病,伴随的视野丧失及视力损害是不可逆的。病情早期多无明显临床表现,中晚期才出现典型的视野缺损或视力进行性下降等症状,所以青光眼的早期筛查、诊断及防治和预后密切相关。原发性开角型青光眼(primary open angle glaucoma,POAG)患者早期无明显异常体征,与POAG患者相比,原发性闭角型青光眼(primary angle closure glaucoma,PACG)患者具有短眼轴、浅前房、窄房角等高危因素[1]。PACG早期的疑似房角关闭、原发房角关闭阶段[2],患者无青光眼性视神经损害及视野缺损,及时的虹膜激光周边切除术等治疗可缓解眼内解剖结构拥挤的状态,防止青光眼发作及视神经损害。我国青光眼以PACG多见,所以青光眼早期筛查主要针对PACG,疑似房角关闭和原发房角关闭是早期筛查的目标人群。其中眼压升高是最常见的青光眼异常指标,中央角膜厚度(central corneal thickness,CCT)影响眼压的准确值,准确判定CCT对青光眼早期筛查非常重要。
角膜厚度及角膜形态可以指导很多疾病的诊断及指导。角膜厚度偏薄或不均匀,准分子术后有可能出现圆锥角膜,角膜溃疡易导致角膜穿孔;CCT会使眼压等检查结果出现误差[3-4]。所以准确对CCT进行测量,可以辅助青光眼早期筛查及诊断,可以对准分子及其他角膜术后的预后进行评估。本研究通过前段光学相干断层扫描仪(anterior segment optical coherence tomography,AS-OCT)、Lenstar、超声生物显微镜(ultrasound biomicroscopy,UBM)测量CCT,探讨3种测量方法测量CCT的一致性、差异性、相关性。
1 材料与方法 1.1 研究对象选择2015年10月到2016年8月于中国医科大学附属第四医院门诊就诊的54例患者(83只眼),对所有患者进行常规眼科检查(包括视力、眼压、综合验光、裂隙灯检查和眼底检查)以及Lenstar、UBM和AS-OCT检查。
纳入标准:(1)年龄不限;(2)性别不限;(3)裸眼视力 > 0.1,能固视并配合检查;(4)眼压在正常范围内。排除标准:(1)既往眼部外伤史;(2)其他眼部疾病史,包括干眼症、继发性青光眼、角膜病、脉络膜、视网膜病等;(3)既往眼部手术史(屈光手术史、内眼手术史);(4)既往眼部炎症病史或处于炎症活动期者;(5)局部或全身使用影响前房形态药物者;(6)有翼状胬肉、角膜瘢痕等影响眼前段观察的疾病和其他屈光介质浑浊者。
1.2 仪器AS-OCT(SS-1000,CASIA,日本Tomey公司);Lenstar(LS 900,瑞士Haag-Streit AG公司);UBM(MD-300L,天津迈达医学科技股份有限公司)。
1.3 测量方法 1.3.1 测量顺序及注意事项先进行Lenstar检查,再进行AS-OCT检查,最后进行UBM检查。每项检查时间间隔约5 min;同一仪器的所有检查均由同一操作者完成;所有患者均在同等亮度的环境中接受检查。
1.3.2 Lenstar检查[5]患者取坐位,下颌置于颌托上,额部靠贴前额托,遮蔽未测眼,嘱其注视前方窗口内注视灯,对焦完成后嘱患者瞬目,保证泪膜完整,共测量3次,每次测量均获得完整参数,记录CCT值,取其平均值。
1.3.3 AS-OCT检查患者取坐位,下颌置于下颌支架上,额部靠贴前额托,嘱其注视前方窗口内注视灯,睁大双眼或辅助撑开眼皮但不压迫眼球,使各方向瞳孔缘完全暴露,停止眨眼后自动对焦后测得数据,共测量3次,选取测量最清晰图像,分析记录CCT值。
1.3.4 UBM检查[6-7]患者取仰卧位,结膜囊内滴入丙美卡因眼液行表面麻醉,嘱双眼注视正前方;根据患者的睑裂大小选择合适的眼杯,在眼杯内置入少量接触剂(生理盐水),将探头置入水浴中并调整探头使其与角膜中央垂直,行瞳孔区扫描,在显示器图像清晰、稳定时冻结并采集该部位的UBM图像。手动测量3次每眼的CCT值,取其平均值。
1.4 测量指标CCT,即中央角膜前后表面之间的距离。
1.5 统计学分析采用SPSS 19.0软件进行描述性分析、差异性分析和相关性分析,采用MedCalc 15.0软件进行一致性分析。描述性结果用x± s表示。数据符合正态分布且方差齐,3种测量方法的差异性采用随机区组方差分析(LSD法),2种测量方法的差异性采用配对t检验;数据不符合正态分布或方差不齐,采用非参数检验。相关性采用Pearson相关分析。一致性采用Bland-Altman分析。P < 0.05为差异有统计学意义。
2 结果 2.1 一般资料共纳入患者54例(83只眼),其中男17例(25只眼),女37例(58只眼),患者年龄27~83岁,平均(58.96±14.384)岁。
2.2 AS-OCT、Lenstar、UBM的CCT测量结果CCT测量结果,Lenstar为(539.55±38.68)μm,AS-OCT为(534.15±38.81)μm,UBM为(542.89± 34.41)μm,由大到小依次为UBM、Lenstar、AS-OCT。
2.3 3种仪器CCT测量结果的差异性3种仪器的CCT测量结果均满足正态分布、方差齐,三者的差异性比较采用随机区组方差分析,两两比较采用LSD法。3种仪器测量的CCT结果有统计学差异(P < 0.05),两两比较差异有统计学意义(分别为P < 0.001,P = 0.019,P < 0.001)。
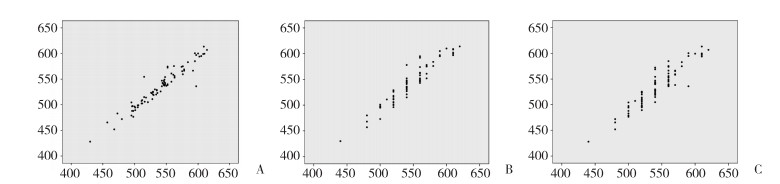
2.4 3种仪器CCT测量结果的相关性Lenstar和AS-OCT的CCT测量结果(r = 0.957,P < 0.001)、Lenstar和UBM的CCT测量结果(r = 0.949,P < 0.001)、AS-OCT和UBM的CCT测量结果(r = 0.928,P < 0.001)均具有高度相关性。见图 1。
|
| A, Lenstar and AS-OCT, the X-axis represents Lenstar, the Y-axis represents AS-OCT; B, UBM and Lenstar, the X-axis represents UBM, the Y-axis represents Lenstar; C, UBM and AS-OCT, the X-axis represents UBM, the Y-axis represents AS-OCT. 图 1 3种仪器测量CCT的相关图 Fig.1 The correlation diagram of CCT measurements by the three instruments |
2.5 3种仪器CCT测量结果的一致性
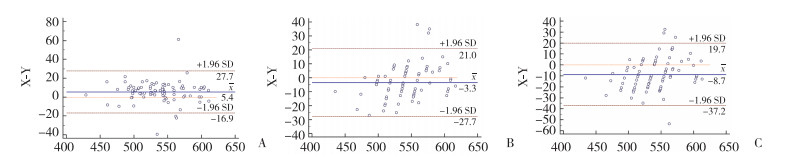
3种仪器CCT测量结果的一致性采用Bland-Altman图分析。Lenstar和AS-OCT:166个点中有4个点(4/166,约2.41%)位于置信区间外(图 2A);Lenstar和UBM:166个点中有3个点(3/166,约1.81%)位于置信区间外(图 2B);AS-OCT和UBM:166个点中有4个点(4/166,约2.41%)位于置信区间外(图 2C)。3种仪器CCT测量结果的两两之间Bland-Altman图表明,有大于95%的数据点位于95%一致性区间内,而且置信区间相对较窄,相差的幅度不大,可被临床接受。Bland-Altman图分析结果提示,3种仪器CCT测量结果的一致性较好。
|
| A, Lenstar and AS-OCT, the X-axis represents Lenstar, the Y-axis represents AS-OCT; B, Lenstar and UBM, the X-axis represents Lenstar, the Y-axis represents UBM; C, AS-OCT and UBM, the X-axis represents AS-OCT, the Y-axis represents UBM. 图 2 3种仪器测量CCT的Bland-Altman图 Fig.2 The Bland-Altman chart of CCT measurements by the three instruments |
3 讨论
正常人的角膜厚度随着年龄、病理状态还有部位等变化。年龄增加使角膜变薄,面对角膜偏薄的成人患者,特别是老年人,需避免漏诊高眼压症;儿童的角膜则偏厚,测量儿童眼压时需结合角膜厚度,应避免误诊为高眼压症。角膜具有周边厚而中央薄的特点,在处理角膜疾病和外伤时应注意避免向中央区域蔓延,避免影响视力和造成角膜穿孔。角膜是5层的透明结构,有良好的透光性和屈光性,其中角膜基质层占90%,眼压、炎症等导致角膜基质水肿时,角膜厚度会明显增加,所以测量时需结合临床情况。
3.1 本研究中CCT的测量误差泪膜会影响CCT的测量。Lenstar和AS-OCT的CCT测定是电脑自动绘制,测量会少量纳入泪膜的厚度,在不调整测量角膜前表面曲线的条件下,CCT的测量值会整体偏大,但是调整则可能使测量值偏小。AS-OCT的单次测量时间大约3~4 s,相对Lenstar短,所以测量时瞬目概率小,泪膜在测量时破裂概率虽较小,但干扰仍较另2种仪器大。AS-OCT的角膜曲线能手动调整,在高分辨率的情况下可以最大程度排除泪膜干扰,所以测量值最小。Lenstar的单次测量时间多在6 s,患者瞬目后测量,受泪膜影响较大;且Lenstar为电脑自动测量,所以测量值高于AS-OCT。而UBM是在介质中测量,因介质的影响,泪膜厚度可能增厚;手动画出CCT厚度,受分辨率的影响,泪膜干扰较大,造成测量值偏高,所以UBM测量的CCT值在3种测量方法中最大。泪膜厚度约7 μm,本研究中Lenstar、AS-OCT、UBM测量CCT的结果分别为(539.55±38.68)μm、(534.15±38.81)μm、(542.89±34.41)μm,CCT值符合上述推断,所以测量时应注意泪膜的影响。
眼位和固视是否准确、测量的位置是否居中及前后界限准确、体位改变等也是影响CCT测量结果的因素之一。AS-OCT和Lenstar是在坐位时注视正前方机器内的固视点,在检查时间小于10 s的条件下,患者容易保持眼位稳定和注视固定;而UBM受测量时间和无固视点的影响,眼位易偏移,造成测量的位置移位,CCT偏大,测量时也应注意手动更正前后界限和体位的影响。
3.2 3种仪器测量CCT的优缺点CCT的测量方式包括接触式(A超、UBM等)和非接触式(Pantancam、Lenstar、眼前节OCT等)两大类。目前测量CCT的金标准为A超[8-11],是声学测量,和UBM一样是在表麻下进行的。但UBM重复性差,探头需接触角膜;且需卧位,易因体位改变、固视欠佳、测量位置异常造成误差[11];对操作者要求高,故人为影响较大;检查时还可因操作不当,引起角膜上皮缺损等机械性损伤,引起患者不适,检查后(特别是术后复查)有感染等风险。相比而言,非接触性检查多是光学测量,坐位配合符合患者的日常检查状态;而高速、高分辨率的特点,降低了对患者配合度的要求,且有较好的重复性和一致性,利于复查;其无创伤性检查方式,也避免了角膜损伤、感染等风险,患者接受度高。Lenstar仅能测量CCT,但UBM和AS-OCT均能测量角膜各部位的厚度,可辅助筛查圆锥角膜等疾病。UBM可测量角膜4层结构(后弹力层和内皮层不能区分)[12],AS-OCT可显示角膜5层结构[13-14],均可以观察角膜水肿、角膜内皮失代偿后引起的大泡性角膜病变,可以辅助诊断角膜变性、角膜营养不良等疾病,还可以辅助诊断角膜肿瘤和指导角膜移植[2, 15]。而由于AS-OCT为无创性,可更多用于感染性疾病和角膜外伤及手术后复诊:如角膜溃疡时可以显示角膜浸润程度,是否有穿孔危险;在角膜异物时可显示异物所在位置和引起的角膜瘢痕的范围和深度;在准分子激光原位角膜磨镶术等屈光术后可以观察角膜瓣、角膜基质床的厚度;AS-OCT还具有泪膜及泪河测定功能,可以辅助诊断干眼症和治疗后的观察。
Lenstar除测量CCT外,还用于前房深度(anterior chamber depth,ACD)、眼轴、角膜曲率的测量,辅助人工晶体的计算,对人工晶体植入术前的安全性分析及术前的设计、术后的随访观察都十分必要;对青光眼患者手术方式的选择也具有重要的参考意义;在白内障手术方面Lenstar的实用性更大,而其重复性相对UBM较好,易于随访。而UBM、AS-OCT [16-18]可以联合测量ACD [19]、房角,联合判断整个前节结构,可以辅助诊断青光眼或者可疑青光眼患者,这也是Lenstar不能代替的。相比UBM而言,AS-OCT的重复性较好,其无创、快速、高分辨率、坐位测量和仪器自动分析等,既避免了眼球压迫、眼球转动、体位改变等造成测量误差,使测量的CCT、ACD及房角参数更符合生理状态,也避免了因人为测量导致人为误差,影响数据的重复性;其检查为非接触性,用时短,成像快且清晰,检查和随访相对方便,针对青光眼筛查、开放性眼外伤等疾病应用相对更为广泛[20]。但UBM能观察后房、睫状体、前部悬韧带、周边视网膜及脉络膜的形态[12],诊断睫状体脱离、睫状体肿瘤、周边视网膜脱离等疾病,这是AS-OCT不具备的,因此两者在眼前节的测量上是相辅相成的,两者之间不能完全替代。
本研究通过比较3种仪器的CCT测量结果,虽测量结果之间有差异,但三者具有良好的相关性和一致性,3种仪器在测量CCT时可以相互替换。
3.3 3种仪器测量眼前节参数的小结本研究的总体样本量太小,代表性欠佳。CCT总体样本量仅83只眼,需扩大样本量,进一步完善各仪器之间测重复性、一致性测量,保证结果的可重复性和准确性。组内差异对结果的影响未考虑。目前未区分患者的年龄、性别、眼别、房角的宽窄和病种[21],以上因素对测量结果的影响应在扩大样本量的基础上进一步分组讨论。
综上所述,AS-OCT、Lenstar、UBM在测量CCT上有良好一致性、高度相关性,在某些情况下可以互换。AS-OCT可作为青光眼早期筛查首选,可用于角膜、青光眼手术术后复查。
| [1] |
NOURI-MAHDAVI K. Anterior segment optical coherence tomography in subtypes of angle closure glaucoma[J]. J Curr Ophthalmol, 2016, 28(4): 159-160. DOI:10.1016/j.joco.2016.09.006 |
| [2] |
孙兴怀, 徐建江, 乐琦骅. 眼前节光学相关断层扫描[M]. 上海: 复旦大学出版社, 2013, 1-21, 138-159.
|
| [3] |
邹湖涌, 刘志平, 沙翔, 等. 三种仪器测量中央及周边角膜厚度的比较[J]. 中华眼科医学杂志, 2016, 6(2): 55-60. DOI:10.3877/cma.j.issn.2095-2007.2016.02.002 |
| [4] |
BBUMELOLL, 白浪. 青光眼患者角膜中央厚度与眼压关系的Meta分析[J]. 国际眼科杂志, 2016, 16(10): 1783-1788. DOI:10.3980/j.issn.1672-5123.2016.10.01 |
| [5] |
沈政伟, 薛林平, 莫摇婷, 等. Lenstar LS900的临床应用进展[J]. 国际眼科杂志, 2012, 12(11): 2123-2125. DOI:10.3969/j.issn.1672-5123.2012.11.22 |
| [6] |
刘瑞珏, 王萌, 夏文涛, 等. UBM-SL-OCT及房角镜检查前房角结构的比较[J]. 法医学杂志, 2014, 30(4): 261-263. DOI:10.3969/j.issn.1004-5619.2014.04.006 |
| [7] |
董晓云, 李维义, 王瑞夫, 等. 应用相干光断层扫描与超声生物显微镜检测汉、维两族原发性闭角型青光眼的比较[J]. 临床眼科杂志, 2011, 19(5): 399-403. DOI:10.3969/j.issn.1006-8422.2011.05.006 |
| [8] |
FUKUDA R, USUI T, MIYAI T, et al. Corneal thickness and volume measurements by swept source anterior segment optical coherence tomography in normal subjects[J]. Curr Eye Res, 2013, 38(5): 531-536. DOI:10.3109/02713683.2012.745878 |
| [9] |
方一明, 王世明, 李晓霞, 等. 前节OCT、Pentacam及A超测量中央角膜厚度的比较[J]. 中国实用医刊, 2013, 40(4): 7-9. DOI:10.3760/cma.j.issn.1674-4756.2013.04.003 |
| [10] |
赵炜, 吴婷, 董泽红, 等. 前节OCT和pentacam及A超在测量角膜厚度上的比较[J]. 国际眼科杂志, 2013, 13(12): 2551-2553. DOI:10.3980/j.issn.1672-5123.2013.12.59 |
| [11] |
雍智谋, 张小玲, 米生健. 三种仪器测量中央角膜厚度的比较和前节OCT测量上皮厚度的分析[J]. 延安大学学报:医学科学版, 2014, 12(4): 14-17. DOI:10.3969/j.issn.1672-2639.2014.04.004 |
| [12] |
王宁利, 刘文. 活体超声生物显微镜眼科学[M]. 北京: 科学出版社, 2010, 45-58, 106-143.
|
| [13] |
KIM BJ, RYU IH, KIM SW. Age-related differences in corneal epithelial thickness measurements with anterior segment optical coherence tomography[J]. Jpn J Ophthalmol, 2016, 60(5): 357-364. DOI:10.1007/s10384-016-0457-x |
| [14] |
WASIELICA-POSLEDNIK J, LISCH W, BELL K, et al. Reproducibility and daytime-dependent changes of corneal epithelial thickness and whole corneal thickness measured with fourier domain optical coherence tomography[J]. Cornea, 2016, 35(3): 342-349. DOI:10.1097/ICO.0000000000000714 |
| [15] |
HAN SB, LIU YC, NORIEGA KM, et al. Applications of anterior segment optical coherence tomography in cornea and ocular surface diseases[J]. J Ophthalmol, 2016, 2016: 4971572. DOI:10.1155/2016/4971572 |
| [16] |
FILIPE HP, CARVALHO M, FREITAS MDL, et al. Ultrasound biomicroscopy and anterior segment optical coherence tomography in the diagnosis and management of glaucoma[J]. The Pan-American J Ophthalmol, 2016, 15(2): 37-42. |
| [17] |
尤宇一. 几种新型眼前节影像技术及临床应用[J]. 眼科研究, 2010, 28(9): 908-911. DOI:10.3969/j.issn.1003-0808.2010.09.032 |
| [18] |
洪佳旭, 孙兴怀. 眼前节相干光断层扫描技术的临床应用进展[J]. 中华眼科杂志, 2010, 46(5): 476-480. DOI:10.3760/cma.j.issn.0412-4081.2010.05.023 |
| [19] |
吴敏, 叶剑, 孙强, 等. 前节OCT与A超测量前房深度的比较[J]. 国际眼科杂志, 2007, 7(5): 1341-1342. DOI:10.3969/j.issn.1672-5123.2007.05.041 |
| [20] |
ANGMO D, NONGPIUR ME, SHARMA R, et al. Clinical utility of anterior segment swept-source optical coherence tomography in glaucoma[J]. Oman J Ophthalmol, 2016, 9(1): 3-10. DOI:10.4103/0974-620X.176093 |
| [21] |
苏鹏, 孔祥斌, 晏世刚, 等. 眼前段生物结构参数的年龄相关性改变与性别差异研究[J]. 实用临床医学, 2016, 17(5): 59-62. DOI:10.13764/j.cnki.lcsy.2016.05.023 |
 2018, Vol. 47
2018, Vol. 47